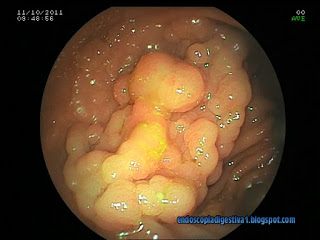
CASO CLÍNICO: Se trata de un paciente varón de 69 años con antecedentes de ERGE, ligero deterioro cognitivo (enfermedad de Alzheimer incipiente) y etilismo crónico. Al detectarse SOH + se realizó una colonoscopia, objetivando en el ciego, frente a la válvula ileocecal, una lesión de unos 2 cm con superficie irregular (granular) y extensión lateral. La zona del margen derecho presentaba una sobreelevación inferior a los 2.5 mm. Las biopsias tomadas revelaron una displasia de bajo grado. A pesar de un acceso difícil de la lesión (inserción del endoscopio cercano a los 100 cm y poca capacidad de rotación del endoscopio para colocar la lesión en la zona mas accesible) se decidió intentar su extirpación con técnica de mucosectomía tipo piece-meal (EPMR). Inicialmente el objetivo fundamental era conseguir un posicionamiento y maniobrabilidad que garantizara la extirpación completa en un solo acto. Se decidió usar un colonoscopio estándar (salida del canal de trabajo hacia las 5 horarias, canal de trabajo de 3.2 mm con un calibre estándar de 12.5 mm). Tras mas de 15 minutos, probando varias posiciones del paciente y rotaciones del endoscopio, se pudo acceder con maniobrabilidad, colocando al enfermo en «decúbito prono» Previa demarcación de la extensión de…
COMENTARIOS: Ya se ha comentado en varias entradas de este blog la utilidad del lazo hemostático (endoloop) en la extirpación endoscópica de lesiones polipoideas del tubo digestivo, especialmente en aquellas con un pedículo grueso, donde el riesgo de sangrado es mayor. También se han expuesto las aplicaciones que tiene esta técnica auxiliar en la extirpación de otras lesiones como son los tumores submucosos (lipomas, algunos tipos de GIST gástrico, etc) y el cierre de las heridas tras la mucosectomia y la disección submucosa con sospecha y/o evidencia de perforación. Es por todo lo referido que conviene conocer bien esta herramienta endoscópica. En el presente video se expone el uso clásico del endoloop en la extirpación de un pólipo de 2.5 cm pediculado en el sigma para la prevención del sangrado. Cabe reseñar la sistemática de la colocación, donde la vaina externa se usa como referencia para fijar el punto de colocación del endoloop en la base del pedículo y una vez conseguido esto, ir cerrando de forma secuencial (liberando un poco la vaina a la vez que se avanza el tope de plástico cerrando el mango). Como podreis observar por la coloración del pedículo y la mucosa circundante, así como el aspecto…
CASO CLÍNICO: Paciente varón de 51 años, fumador de 20 c/día, con antecedentes de HDA leve por ulcus bulbar-H. Pylori + en 2008. Se realizó en aquel momento tratamiento erradicador para H. Pylori, pero no se corroboró con test de aliento. Ingresa hace 4 días en el hospital por melenas sin repercusión hemodínámica, con Hb de 11 gr/dl y urea 90 mgr/dl. En la gastroscopia realizada se observó un ulcus de aspecto crónico en la 1ª rodilla duodenal, hacia la cara anterosuperior, de casi 1 cm, con fondo fibrinado y algún punto rojizo (se etiquetó como posible vaso visible). No se decidió realizar tratamiento endoscópico. A las 36 horas el paciente sufre una hipotensión marcada junto con una fuerte deposición melénica casi líquida con restos de sangre roja. Se reanimó hemodinámicamente con la infusion de expansores plasmáticos y se decidió la realización de una gastroscopia urgente en UCI. En esta intervención se observó el ulcus descrito previamente con un vaso visible en su centro. Se realizó un tratamiento combinado con esclerosis de adrenalina y termocoagulación bipolar con sonda Gold Probe. COMENTARIOS: Como ya se ha expuesto en alguna entrada de este blog, el tratamiento actual de una HDA por lesión péptica requiere…
CASO CLÍNICO: Paciente mujer de 84 años de edad, con antecedentes de HTA y toma crónica de aspirina por cefaleas. En los últimos 3 meses, de forma progresiva, presenta pérdida de peso, vómitos postpandriales con caracter retencionista y edemas distales. Se realiza una gastroscopia donde se aprecia una dilatación de la cámara gástrica con restos alimenticios y de comprimidos junto úlcera prepilórica de aspecto péptico y una estenosis del canal pilórico puntiforme, no franqueable con el endoscopio. El test de ureasa fue positivo. Se realizó erradicación de H. Pylori con éxito y se programó para una dilatación pilórica. De forma secuencial, en el mismo acto se dilató la estenosis con balón CRE a 12 y 14 mm durante 1 minuto consiguiendo el paso a duodeno. Se decidió inyectar esteroides (metilprednisolona en los cuatro cuadrantes de la dilatación) una vez que se comprobó la no existencia de perforación. COMENTARIOS: La dilatación hidraúlica del píloro es la técnica terapéutica de primera linea ante una estenosis pilórica benigna (péptica o de otro origen). En el caso de la estenosis péptica, es necesario descartar la existencia de una úlcera activa y erradicar el H. Pylori previo a la dilatación. Cuando se decide realizarla, es necesario valorar…
CASO CLÍNICO: Paciente varón de 80 años con diagnóstico previo de cirrosis hepática secundaria a hemocromatosis con grado funcional Child-Pugh A6 que ingresa en el hospital por un cuadro de colnagitis (triada de Charcot). Analítcamente destaca una trombopenia ligera (120000 plaquetas) con AP del 65 % con un patrón de colestasis completa (BRT 2 mgr/dl) y aumento discreto de las tarnsaminasas. En la ecografía se visualiza una coletitiasis múltiple junto a una ligera dilatación de la vía biliar extrahepática (8 mm) hasta la porción distal. No se observa coledocolitiasis, que si se corrobora en la CPRM (única, localización distal, de unos 7 mm). Se decide realizar CPRE con esfinteroplastia con balón CRE a 10 mm, previa micropapilotomía, consiguiendo extraer la litiasis y sin complicaciones de sangrado y otras (PA). COMENTARIOS: Uno de los grandes problemas que tiene la esfinterotomía en los pacientes con alteraciones de la coagulación, bien secundaria a la toma de ACO o por la existencia de una patología subyacente que la altere (p.e cirrosis hepática, sepsis biliar…), es que generalmente está contraindicada formalmemte o predispone a un alto riesgo de sangrado, en ocasiones muy graves. Generalmente se requiere unas cifras de plaquetas > 50000 y una AP >…
El próximo miércoles 28 de septiembre por la tarde, nos reuniremos la mayor parte de los gastroenterologos de Almería que nos dedicamos en mayor o menor medida a este apasionante campo de la gastroenterología que es la EII. Para mi es un honor que los laboratorios Shire hayan organizado este evento en nuestra «todavía algo olvidada» pero maravillosa provincia. Desde hace 6 años existen 4 hospitales en nuestra provincia donde hay grandes especialistas de digestivo que se dedican a la EII con gran profesionalidad. Sirva esta iniciativa para poder continuar con próximas reuniones en los siguientes años.
En esta breve presentación se expone el manejo de la coledocolitiasis por CPRE en nuestro centro (la sesión es del año 2009). View more presentations from Francisco Gallego
Ya que estamos entonados con la EII, se presenta una sesión clínica de la unidad (año 2006), donde se exponen las indicaciones de la endoscopia en el diagnóstico y tratamiento de la EII. View more presentations from Francisco Gallego
RESUMEN: El manejo de la EII en no pocos casos, requiere un conocimiento profundo de esta patología, experiencia clínica y un manejo multidisciplinar (gastroenterológo, cirujano digestivo, endoscopista, radiólogo, patólogo, internista y reumatólogo) para poder tomar una decisión acertada en determinados casos. Hay situaciones verdadermente complejas, donde es muy dificil definir el tratamiento médico o quirúrgico adecuado. Se presenta el caso clínico de un paciente varón de 42 años con diagnóstico de enfermedad de Crohn (EC) ileal con patrón mixto penetrante-estenosante y fístula perianal compleja de > 10 años de duración con criterios de corticodependencia. En 2002 se instauró tratamiento con azatioprina con buena respuesta hasta 2007. En ese momento se pautaron tandas de esteroides orales en los brotes inflamatorios a dosis bajas (< 0.5 mgr/kgr de prednisona) ante la duda del paciente a usar tratamiento con fármacos biológicos. Finalmente en 2008 se instaura tratamiento con adalimumab a dosis de 80/40 mgr de inducción y mantenimiento 40 mgr sc cada 2 semanas. La respuesta a adalimumab es parcial y en enero de 2010 desarrolla una tumoración parotídea derecha que en el estudio hsitológico de la pieza quirúrgica demuestra la existencia de un linfoma parotídeo MALT. Tras instaurar tratamiento oncológico y suspender…
CASO CLÍNICO: Paciente de 51 años de edad, fumador de > 20 cigarrillos al día, sin otros antecedentes de interés. Ingresa en el hospital por un cuadro constitucional de 2 meses de evolución junto a ictericia franca indolora, coluria, acolia y prurito. En la exploración física destaca la ictericia franca de piel y mucosas descrita junto a una ligera hepatomegalia dura y no dolorosa. Analíticamente se observaba una bilirrubina total de 36 mgr/dl (BD 26 mgr/dl), GGT 888 UI/dl, FAT 1650 UI/dl, ligera elevación de las transaminasas, Ca 19.9 1668 mgr/dl. En la ecografía realizada se visualiza un hígado aumentado de tamaño con múltiples lesiones heterogeneas difusas compatibles con metástasis, moderada dilatación de la vía biliar intrahepática en ambos lóbulos y adenopatias múltiples perihiliares mayores de 1 cm. Se practicó una RMN con CPRM con hallazgos superponibles a la ecografía, destacando una mayor dilatación de la vía biliar intrahepática, junto a una masa > 3 cm en la confluencia que se extiende a la rama dereccha e izquierda de la vía biliar intrahepática, compatible con tumor de Kltaskin tipo II. Descartado la posibilidad de resección, se decide consultar con oncología y colocar un stent biliar metálico no recubierto en la rama principal biliar derecha por vía…